Le Lesioni Gengivali Desquamative (LGD) sono il termine più corretto per definire questo insieme di quadri patologici che si manifestano in particolare sulla gengiva aderente e marginale del cavo orale. Vengono più comunemente chiamate gengiviti desquamative perché in passato si pensava ad un’unica eziopatogenesi di tale manifestazione clinica, mentre è attualmente noto che si tratta di diverse malattie responsabili di quadri clinici differenti sempre a carico della mucosa masticatoria e non imputabili a malattia parodontale.
Le lesioni sono riconducibili a malattie con una componente immuno-mediata nel 75% dei casi mentre nel restante 25% si tratta dei cosiddetti quadri di gengivite idiopatica. L’eziologia è nella maggior parte dei casi riconducibile a due tipi di malattie con componente immuno-mediata: Pemfigoide delle Membrane Mucose e Lichen Planus. Altre malattie più raramente responsabili di tali lesioni sono rappresentate da malattie dermatologiche nelle quali spesso, ad eccezione del pemfigo volgare, le lesioni gengivali desquamative sono concomitanti o successive alle lesioni cutanee.
Clinica
Le LGD possono presentarsi in circa la metà dei casi come unica manifestazione all’interno del cavo orale mentre nell’altra metà dei casi possiamo trovare lesioni anche in altri siti intraorali (mucosa geniena, lingua e palato) o sulla cute.
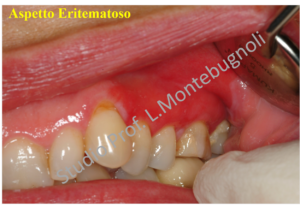
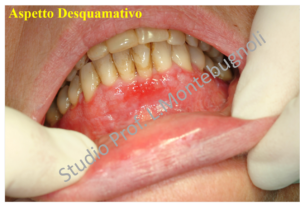
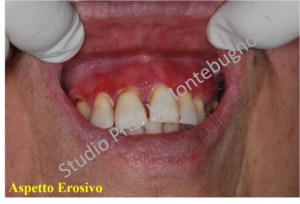
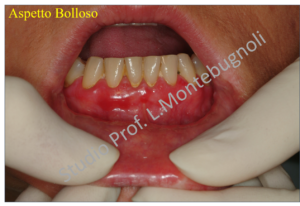
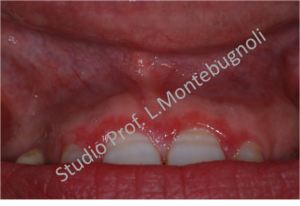
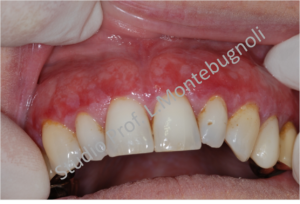
Clinicamente le lesioni possono essere molto varie e andare da quadri erosivi a quadri bollosi, dove la componente rossa e desquamata può essere limitata solo a piccole zone, oppure estesa con presenza anche di aree ulcerate. Il decorso è tipico delle patologie auto-immuni con un andamento a poussè. La sintomatologia varia da lesioni asintomatiche a lesioni associate a bruciore a volte intenso
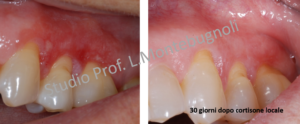
Solitamente il paziente si rivolge all’odontoiatra lamentando una sintomatologia urente localizzata o diffusa a tutta la gengiva aderente, a cui consegue spesso una diagnosi di “parodontite” e un trattamento per anni con frequenti detartrasi e a volte con chirurgia gengivale.
A volte il paziente può essere assolutamente asintomatico e sarà dunque l’operatore a notare un cambiamento nell’aspetto delle gengive, che si presentano arrossate o desquamate.
In alcuni casi, le LGD presentano quadri caratteristici della patologia sottostante responsabile, ad esempio lesioni bollose o reticolari, o possono essere associate a quadri patognomonici di altre patologie orali o dermatologiche.
Diagnosi
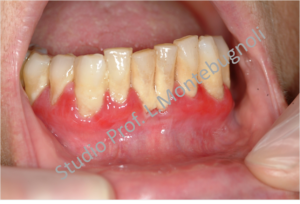
La caratteristica che dovrebbe differenziare un quadro di LGD da una gengivite o parodontite batterica è legata al non interessamento spesso della gengiva marginale e all’assenza di tasca parodontale
Spesso però la difficoltà di eseguire una corretta diagnosi è legata alla presenza di lesioni che si estendono anche alla gengiva marginale, accompagnate dalla presenza di placca e tartaro. Questo si verifica perchè i pazienti con LGD, accusando fastidio o bruciore, trascurano e limitano le normali manovre di igiene dentale, favorendo l’accumulo di placca e tartaro che creano infiammazione e vanno quindi a confondere e mascherare la diagnosi di LGD
Un inquadramento diagnostico sarà possibile solo dopo la rimozione meccanica di tali fattori irritativi locali e la valutazione della scomparsa o meno delle lesioni nella gengiva marginale. Dopo la detartrasi la gengiva marginale in pazienti con LGD spesso torna clinicamente sana mentre rimangono invariate le lesioni sulla restante mucosa masticatoria.
In alcuni quadri di LGD, soprattutto quelle con componente bollosa, la diagnosi può essere agevolata dalla manipolazione clinica della mucosa masticatoria, la quale dopo avere esercitato una lieve pressione meccanica, può esitare nello scollamento dello strato epiteliale e nella formazione di una bolla (Segno di Nikolsky positivo). In questo caso l’inquadramento nosologico andrà verso il gruppo delle malattie bollose, Pemfigo e Pemfigoide.
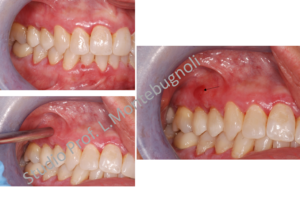
Prelievo bioptico. Per una corretta diagnosi di LGD, dopo aver eliminato i fattori irritativi locali, risulta necessaria una biopsia. Il prelievo bioptico è molto importante e permette di inquadrare la diagnosi, anche se talvolta il solo esame istologico non fornisce risposte sicure, o perché il prelievo non viene fatto in una zona caratteristica della lesione o perché si tratta di lesioni ulcerate o erosive, inquinate da elementi microbici che spesso forniscono quadri istologici aspecifici.
Il prelievo bioptico deve essere eseguito nella zona più caratteristica della lesione e dovrà possibilmente comprendere una parte della lesione e una zona sana. Nei casi di malattie bollose il prelievo dovrà possibilmente essere fatto nella zona di confine della bolla cercando di mantenere l’integrità del tetto e del pavimento. Tutti i prelievi per l’istologico dovranno essere posti in formalina 10%.
L’esame istologico permette la diagnosi differenziale tra Lichen Planus e malattie bollose
Test di immunofluorescenza Diretta. Momento essenziale per la diagnosi è rappresentato dalla tecnica di immunofluorescenza diretta. L’immunofluorescenza diretta permette di evidenziare se alla base della lesione esiste o meno un fenomeno immuno-mediato e quindi è risolutivo per quanto riguarda la diagnosi differenziale tra le diverse forme di LGD
Per l’applicazione delle tecniche di immunofluorescenza, il prelievo dovrà essere ancora più accurato. Esso va eseguito nella zona di tessuto sano adiacente alla lesione, mantenuto in fresco (in provetta vuota) e processato nel minor tempo possibile. Un risultato negativo all’immunofluorescenza associato ad un istologico non specifico porta ad una diagnosi di gengivite desquamativa idiopatica, la quale è stata associata da diversi autori alla presenza di virus, batteri, fattori ormonali, ma la cui patogenesi non è ancora conosciuta. È raccomandabile che, prima di arrivare alla diagnosi di LGD idiopatica, venga ripetuto il prelievo anche più volte in modo da accertare se l’immunofluorescenza è negativa perché si tratta di una patologia non immunomediata o perché la biopsia è stata eseguita in maniera non corretta.
Terapia
La terapia locale o sistemica con immunosoppressori permette una rapido miglioramento delle manifestazioni cliniche e della sintomatologia